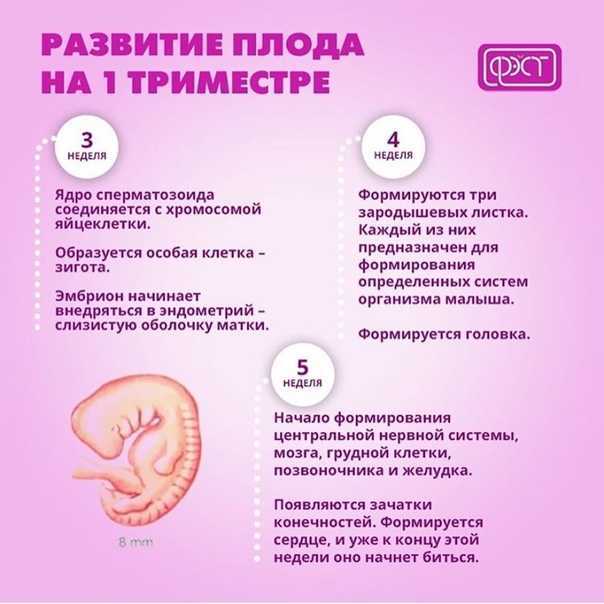
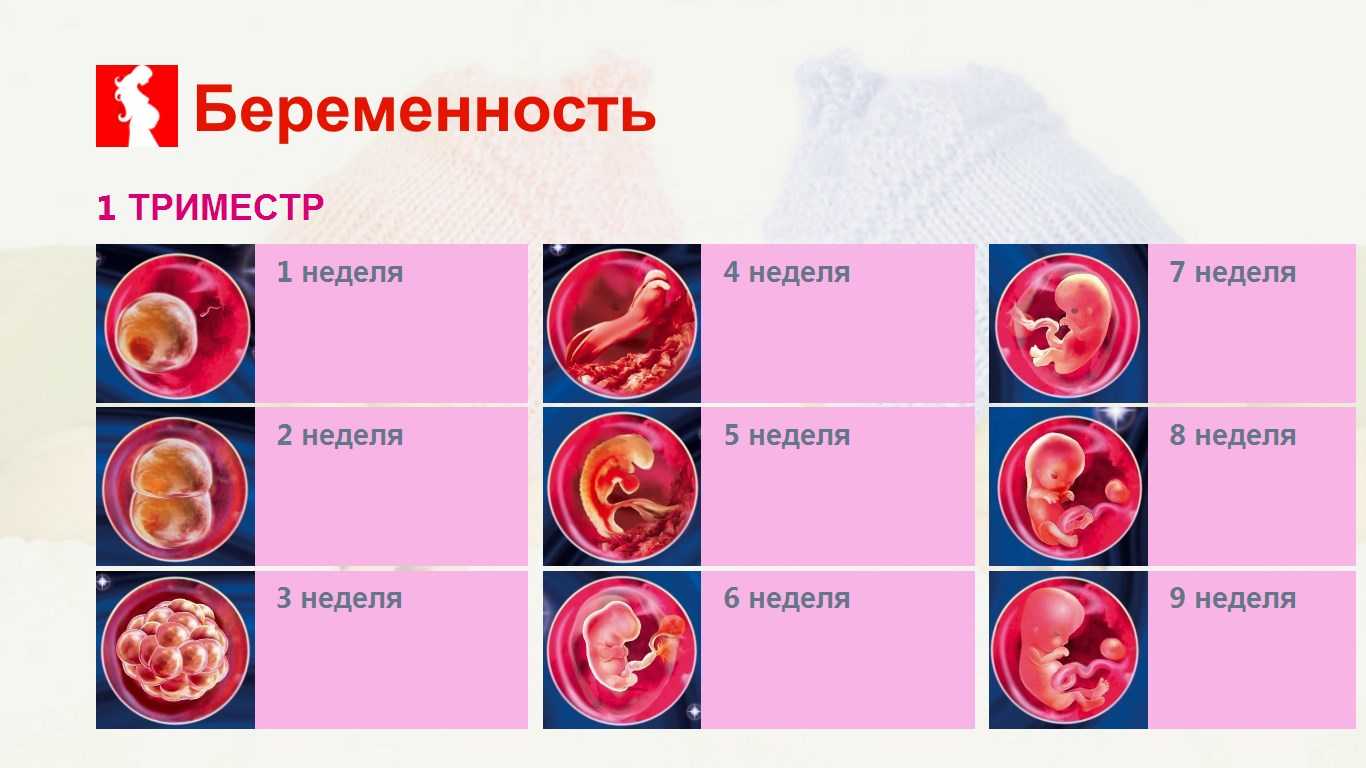
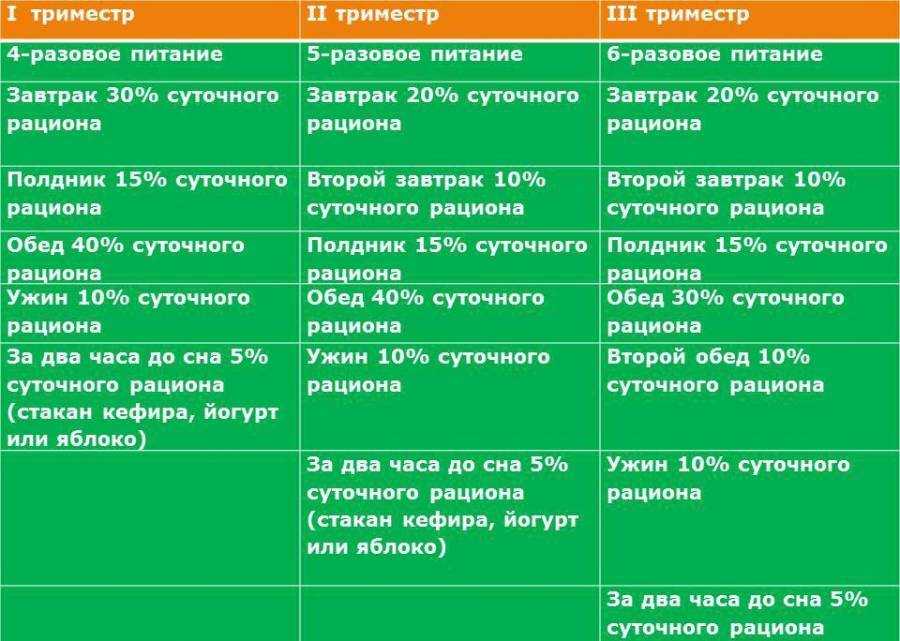
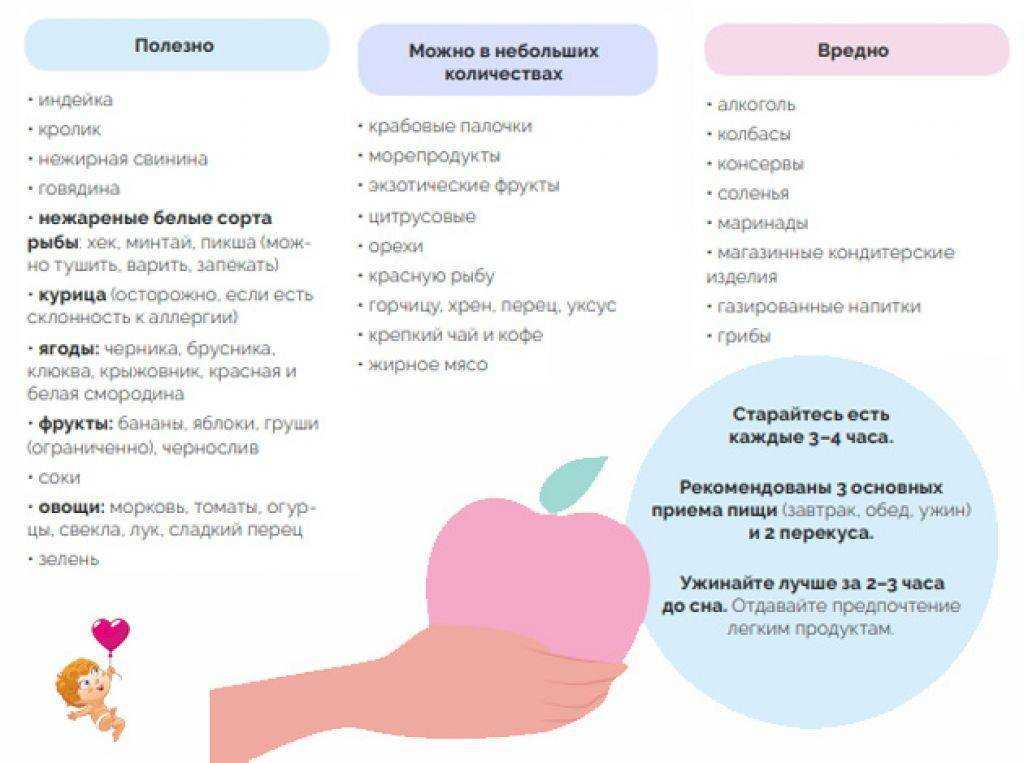
Способы достижения оргазма
Большинство женщин утверждают, что после наступления вынашивания качество сексуальной жизни у них только возросло. Оргазмы стали более частыми, ощущения – более яркими. На первых неделях беременности разница может быть не видна, но по мере увеличения срока, нарастания изменений гормонального уровня, качество секса заметно возрастет. Для получения максимального удовольствия выбирайте удобные позы.
Чтобы избавиться от беспокойства, относительно состояния ребенка, дополнительно проконсультируйтесь с врачом. Если у вас нет желания заниматься сексом при беременности, не нужно себя заставлять, несмотря на всю его пользу. Но если такое желание есть, то и ограничивать себя нельзя.
Курение и шансы на зачатие
«Увижу две полоски и тут же брошу!» — успокаивают себя будущие мамы. Однако действие привычки на здоровье женщины таково, что желанная беременность может и не наступить. Влияние курения заключается в следующем:
- нарушается менструальный цикл (аменорея, нерегулярные менструации);
- уменьшает шанс на наступление беременности;
- сокращается продолжительность детородного возраста.
Курение приводит к нарушению структуры ДНК яйцеклеток, за счет чего снижается шанс развития зародыша и растет вероятность выкидыша.
Говоря о роли мужчин, врачи рассказывают о повреждении сперматозоидов, нарушении их подвижности, снижении концентрации андрогенов и даже развитие импотенции. Информацией, чем опасно мужское курение, поделились и российские репродуктологи. Так наличие вредной привычки только у будущего отца снижается шанс наступления беременности в результате ЭКО с 32 до 18%.
Правильная подготовка к беременности
Наступление беременности в паре, ожидающей ребенка, — радостное событие. Но и оно не должно застать родителей с бокалом вина или сигаретой в руке. Грамотная подготовка заключается в предварительном обследовании и отказе от вредных привычек. Если так поступить не получилось, следует расстаться с сигаретой сразу после положительного теста на беременность
При обращении к акушеру-гинекологу не стоит скрывать наличие привычки – это позволит уделить достаточное внимание здоровью женщины и малыша.
Утверждение, что курение на ранних сроках не приносит вреда, ошибочно. Даже лично зная мам-курильщиц и видя их детей, посторонний человек не может располагать сведениями об их здоровье. Порой за пустой бравадой стоит лечение младенца, о котором просто «неудобно» рассказывать.
Как же подготовиться к беременности, если женщина давно курит? Собираясь стать матерью, важно ответить себе на один вопрос: что важнее, здоровье ребенка или сохранение сомнительной привычки? Оптимальным решением будет одномоментный отказ от сигарет, однако не все женщины находят в себе силы для такого решения. Можно попробовать постепенно сокращать их количество:
- Сменить марку сигарет, ориентируясь на их состав. Да, безопасного табака нет, но кому-то такой способ поможет избежать срыва.
- Перестать курить дома и в выходные.
- Выкуривать каждую сигарету только до половины (доказано, что ближе к фильтру содержится больше ядов).
- Уменьшить число сигарет в сутки.
- Попробовать разобраться, что же толкает на курение и найти замену (чтение книг, пробежки, общение с друзьями, плавание).
- Найти единомышленников. Не следует забывать, что в паре, планирующей беременность, бросают курить и мужчина, и женщина.
- Хвалить себя за маленькие шаги навстречу здоровью.
- Расставаясь с вредной привычкой, женщины могут интересоваться, когда можно планировать беременность после отказа от курения. Точных сроков нет. Гинекологи советуют подождать от полугода до года: все-таки появление новой жизни должно происходить тогда, когда мама и папа находятся в хорошей физической форме.
- Если женщина не может избавиться от зависимости самостоятельно, ей следует обратиться к специалисту (психолог, нарколог).
Курение приносит вред малышу на этапах планирования, вынашивания беременности, кормления грудью. Своевременный отказ от привычки поможет избежать трагедии.
Влияние курения на плод
Курение табака представляет собой серьезнейшую проблему общественного здравоохранения, одним из аспектов которой, является нарушение эмбрионального развития. Курение – вредная привычка. Поэтому многие женщины, вынашивающие ребенка, находят в себе силы отказаться от сигарет. Но, к сожалению, больше тех, чья никотиновая зависимость оказывается сильнее желания родить здорового малыша. Женщина, плод и плацента – это неразрывно связанные части единого процесса, которым является беременность. Курение будущей мамы нарушает это органическое единство и приводит к различным нарушениям.
21 факт о вреде курения во время беременности:Плацента курящей беременной женщины более тонкая. У курильщиц во время беременности повышен риск отслойки плаценты, ее обширного инфаркта и предлежания. Курение матери провоцирует кислородное голодание плода и, как следствие, задержку его внутриутробного развития. У женщин, куривших во время беременности, нередки случаи внутриутробной гибели плода. Ранние выкидыши встречаются в 1,7 раза чаще, чем у некурящих. Курение чревато синдромом внезапной смерти у новорожденного, причем риск гибели ребенка увеличивается в 2,5 раза. Наступление преждевременных родов находится в прямой зависимости от количества ежедневно выкуриваемых женщиной сигарет. Количество угарного газа в крови у плода в 10–15 раз больше, чем у курящей матери. Во время курения в организм поступает радиоактивный изотоп полоний, способный поражать формирующиеся у плода половые клетки, особенно женские. Курение во время беременности опасно тем, что к плоду проникает один из наиболее ядовитых алкалоидов – нервно-паралитический яд никотин, а также другой нервно-паралитический яд – бензидин. Они накапливаются в нервной ткани будущего ребенка, в его сердце, почках и миндалинах. Курение во время беременности провоцирует рождение недоношенных детей. Дети, родившиеся у курящих женщин, характеризуются замедлением физического, интеллектуального и эмоционального развития. По сравнению с детьми, рожденными от некурящих матерей, они позднее начинают читать и считать. Курение беременной женщины может спровоцировать у нее спонтанный аборт. Никотиновая зависимость является одной из причин рождения детей с пороками сердца. Курящая мать рискует тем, что каждая выкуренная сигарета неблагоприятно влияет на процесс закладки и развития нервной трубки будущего ребенка, ведет к рождению анэнцефалов, младенцев с врожденными аномалиями умственного развития, с волчьей пастью и заячьей губой. Курение во время беременности способствует появлению дефектов пальцев конечностей у новорожденных: отсутствие пальцев, сросшиеся или лишние пальцы на руках или ногах. Токсическое воздействие никотина на будущего ребенка – одна из причин болезни Дауна. Его вредное влияние увеличивается с возрастом будущей матери. Курение значительно снижает способность организма беременной усваивать витамины группы В, витамин С и фолиевую кислоту. Их дефицит отражается на нарушении развития центральной нервной системы плода. Новорожденные, чьи матери курили во время беременности, отличаются сниженными адаптационными возможностями. У таких детей выше риск различных заболеваний. Курение матери повышает риск появления раковых опухолей у плода. У курящих женщин в 2,2 раза чаще рождаются дети массой тела менее 2 500 граммов. Дети, рожденные от курящих матерей, чаще всего страдают заболеваниями дыхательной системы. Есть риск, что на первых этапах жизни у них может остановиться дыхание при повторном вдыхании табачного дыма. Курение во время беременности – сомнительное удовольствие. Оно может стоить жизни будущему ребенку. Возможно, зарождение новой жизни в организме женщины прибавит ей силы воли, чтобы избавиться от пагубной привычки и бросить курить?
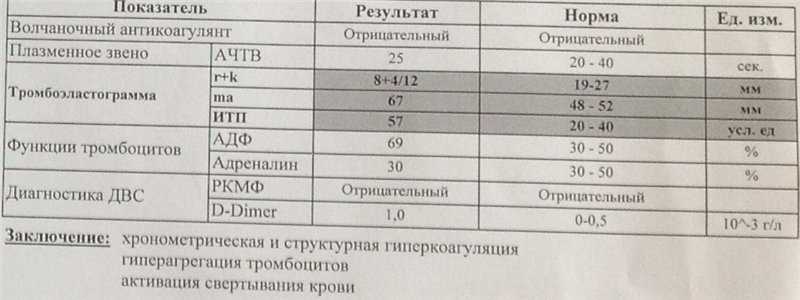
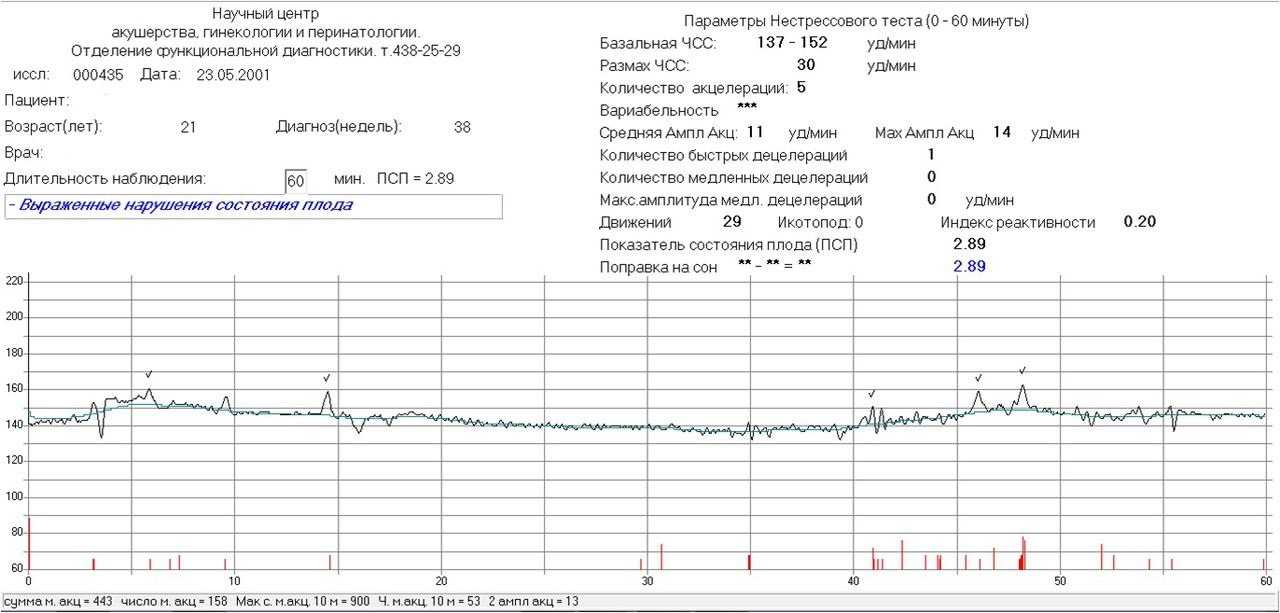
Сан. бюллетень подготовлен отделением патологии беременности ОПЦ
Почему нельзя нервничать и плакать во время беременности
Беременность — это особое состояние организма женщины, когда малейшие изменения могут оказать негативное влияние на здоровье ее и ее будущего ребенка
Важно понимать, что эмоциональное состояние матери имеет прямое отношение к здоровью и развитию плода
Стресс и нервозность
Нервничать и плакать во время беременности может привести к стрессу, который оказывает негативное воздействие на организм матери и ребенка. При длительном стрессе происходит выделение гормона кортизола, который может перейти через плаценту и повлиять на нормальное развитие плода. Было доказано, что дети, чьи матери испытывали сильный стресс во время беременности, имеют больше шансов родиться с низким весом или иметь различные отклонения в развитии.
Эмоции и плодовая вода
Нервозность и плакание могут привести к увеличению уровня гормонов, которые оказывают воздействие на плодовую воду. Если уровень гормонов не контролируется, то это может привести к снижению количества воды, что повлияет на развитие плода. Кроме того, резкие эмоциональные переживания могут вызвать сокращение матки и повлиять на кровоснабжение плода.
Рекомендации для будущих мам
- Постарайтесь избегать стрессовых ситуаций и держать свои эмоции под контролем.
- Получайте поддержку от близких людей и консультируйтесь с врачами по любому вопросу, связанному с беременностью.
- Занимайтесь релаксационными практиками, такими как йога или медитация, чтобы снизить уровень стресса и нервозности.
Способы решения проблемы
Для восстановления способности испытывать оргазм необходимо комплексное лечение, основу которого составляет психотерапия. Работа специалиста будет направлена на преодоление психологических проблем пациента, связанных с отношением к сексу, самому себе и партнеру.
Лечение аноргазмии у женщин часто требует поднятия самооценки, принятия себя и своего тела. Для этого врач может рекомендовать изменить свой образ жизни, привычки, а также попробовать новые способы сексуальной стимуляции:
- Самостоятельно исследуйте свое тело. Мастурбация поможет выявить наиболее чувствительные зоны, понять какими способами и как необходимо на них воздействовать. Этой информацией можно поделиться со своим партнером, чтобы он в процессе полового акта мог осуществлять дополнительное воздействие на эрогенные зоны.
- Увеличение времени предварительных ласк и сексуальной стимуляции. Далеко не все женщины осознают тот факт, что для достижения оргазма им необходима дополнительная стимуляция клитора. Она может быть прямой или косвенной. Смена позиций во время занятия сексом, использование вибратора или других сексуальных игрушек поможет в этом.
- Совместное посещение специалистов, консультирующих пары. Нередко оргазм у женщины отсутствует по вине партнера, он попросту не стремиться помочь своей половинке достичь наивысшего наслаждения. В этом случае совместное обращение к сексологу поможет решить проблему, поскольку роль мужчины в формировании женского оргазма очень велика.
Кроме терапевтических занятий и аутогенных тренировок сексопатолог будет рекомендовать занятия, направленные на укрепление мышечной системы органов малого таза. Хорошие результаты дают различные физиотерапевтические процедуры, для лечения и профилактики развития аноргазмии рекомендуется пройти курс гидротерапии, вибромассажа или электростимуляции.
В некоторых случаях для лечения аноргазмии применяют лекарственные средства. Прежде всего, их действие будет направлено на устранение основного заболевания, приведшего к снижению сексуальной функции. Также пациентам может быть рекомендована гормональная терапия. Вернуть женщине способность испытывать оргазм могут препараты, содержащие эстроген, прогестерон или тестостерон. Врач может назначить моногормональную терапию, или рекомендовать комплексное лечение. Также лечение аноргазмии может проводиться с использованием антидепрессантов, витаминов и стимулирующих средств.
Несмотря на то, что медикаментозные препараты способны помочь в процессе лечения сексуальных расстройств, их применение является достаточно спорным, особенно если речь идет о гормональной терапии с использованием тестостерона у женщин. Большее значение при лечении аноргазмии имеет психологическая коррекция расстройств, достижения взаимопонимания с партнером и изменение образа жизни.
Автор статьи
Царенко Мария Арменовна
Психиатр, Психотерапевт, Психоэндокринолог, Диетолог.
Врачебный стаж: 9 лет
Записаться на прием
Есть ли какой-нибудь вред ребенку?
Оргазм во время беременности, которая нормально протекает, навредить ребенку не способен. Сокращения матки во время него незначительные, кратковременные. Вызвать отслоение эмбриональных структур, спровоцировать длительный гипертонус не способны. Однако это не распространяется на беременности, протекающие с угрозой, либо патологией. Откажитесь от половой жизни, если у вас:
- Многоплодное вынашивание.
- Гипертонус матки.
- Угроза прерывания беременности.
- Привычный выкидыш – состояние, при котором одна или несколько предыдущих беременностей закончились самопроизвольным абортом.
- Истмико-цервикальная недостаточность.
- Предлежание, отслойка плаценты.
- Низкое положение плаценты.
- Хотя бы раз во время вынашивания появлялись нетипичные кровянистые выделения.
Важно помнить – иммунная система будущей матери ослаблена, так как работает иначе чем раньше. Потому вероятность заразиться инфекцией, передающейся половым путем, сейчас выше
Некоторые из этих инфекций потенциально способны нанести ребенку вред, но большинство плацентарный барьер не преодолевают. Потому при половых контактах с ненадежным партнером очень важно использовать барьерную контрацепцию, несмотря на то, что риск беременности исчез.
То же касается анального секса – если ранее пара практиковала его, то он абсолютно безопасен. Но в прямой кишке присутствует множество бактерий, которые отлично приживаются во влагалище. Во время вынашивания вероятность этого выше, потому отнеситесь к гигиене, контрацепции внимательнее. Также определенное неудобство при таком контакте могут доставлять, характерные для будущих мам, геморрой, анальные трещины.
Контрацепция необходима парам, занимающимся оральным сексом. Множество бактерий полости рта (грибок кандида, герпес) приживаются на слизистой гениталий, потому имеется вероятность заражения. В качестве метода контрацепции при таком виде контакта применяются латексные салфетки.
Польза оргазма для организма
Полезен ли оргазм при беременности? Данный процесс необходим организму, оказывает множественные положительные эффекты, которые во время вынашивания только усиливается. Среди них следующие:
- Выработка серотонина, дофамина, способствующие улучшению настроения, снятию стресса.
- Нормализация гормонального уровня.
- Повышение эмоциональной стабильности расслабление, улучшение настроения.
- Снятие спазмов, уменьшение болей спины, поясницы.
- Снижение частоты мигреней.
- Половой акт – отличная тренировка сердечно-сосудистой, дыхательной систем.
- Укрепление мышц маточного дна, что способствует быстрому восстановлению после родоразрешения.
- Улучшение растяжки, эластичности тканей, что также упрощает родовой процесс.
- Стимулируется приток крови органам малого таза, в результате чего ребенок получает больше кислорода, полезных веществ.
- На поздних сроках сокращения матки в ходе оргазма тренируют орган перед схватками. При переношенной беременности (когда срок более 9 месяцев) врачи рекомендуют как можно чаще заниматься сексом, чтобы естественным путем стимулировать роды.
- Гормон простагландин, в большом количестве содержащийся в семенной жидкости, оказывает позитивное воздействие на шейку матки, повышая ее упругость, растяжимость. Это позволяет снизить вероятность травматизации родовым процессом.
Весь положительный эффект имеет место только если заниматься сексом в правильной позе. Так, при положении женщины, лежа на спине, может происходить сдавливание крупной полой вены. В этом случае кровообращение в органах малого таза нарушается – может развиться гипоксия плода.
Расшифровка анализа на пролактин
Концентрации пролактина в сыворотке крови у здоровых мужчин и женщин (вне беременности) низкие. Результаты теста на пролактин должны оцениваться в зависимости от времени суток, в которое был взят образец. Самые высокие концентрации отмечаются утром.
Высокие концентрации пролактина (гиперпролактинемия) физиологически возникают у беременых и после рождения малыша, когда мать кормит грудью, поэтому эти состояния должны быть исключены.
Умеренное повышение уровня пролактина может быть вызвано стрессом, связанным с болезнью, травмой или даже страхом перед взятием крови.
Высокий уровень пролактина, вне физиологических причин, может быть связан с рядом причин:
- прием лекарств — трициклические антидепрессанты, опиаты, амфетамины, гормоны (эстрогены, андрогены, прогестагены), препараты, подавляющие дофамин: седативные средства, некоторые антигипертензивные средства (резерпин, верапамил, метилдопа), а также некоторые препараты, используемые для лечения гастроэзофагеального рефлюкса (циметидин).
- снижение функции щитовидной железы — гипотиреоз;
- анорексия;
- аденома гипофиза, другие заболевания и опухоли гипофиза;
- заболевания гипоталамуса;
- заболевания почек;
- синдром поликистозных яичников.
Низкие концентрации пролактина обычно не являются показанием к лечению, но могут быть симптомом полного гипопитуитаризма (гипопитуитаризм вызывает гормональные дефициты). Препаратами, понижающие концентрацию пролактина: производные дофамина, леводопы и алкалоида спорыньи.
Большинство людей с низким уровнем пролактина здоровы, но исследования показывают повышенную восприимчивость к инфекции. У женщин недостаточный пролактин приводит к недостаточному поступлению молока после родов.
Простуда при беременности на ранних сроках
Чем опасна простуда на ранних сроках беременности? – Вирусы атакуют чаще всего слизистые оболочки верхних дыхательных путей. Обычно ОРВИ сопровождают симптомы интоксикации: головная боль, боль в мышцах, вялость, слабость. Заражение происходит при вдыхании капелек мокроты, содержащих вирусы, попадающих в воздух от больных людей при кашле, чихании и разговоре. В организме вирусы быстро размножаются в слизистой оболочке верхних дыхательных путей. В результате развивается отечность, воспаление слизистых оболочек затронутого инфекцией отдела дыхательных путей. Оттуда вирусы поступают в кровь и разносятся по различным органам. Восприимчивость к ОРЗ у беременных очень высока: их органы дыхания постоянно работают с высокой нагрузкой, так как адаптация организма требует больших энергозатрат. ОРВИ, особенно грипп, опасны своими осложнениями. Они обостряют хронические заболевания, в том числе тлеющие очаги инфекции. Поэтому нельзя пренебрегать лечением, даже если простуда переносится легко.
Чем опасна простуда при беременности
![]()
Во время ожидания малыша любое лечение должно быть рекомендовано врачом. На состояние женщины в период вынашивания и на внутриутробное состояние ребенка могут оказать негативное влияние как народные методы, так и лекарственные препараты.
Чтобы сбить температуру иногда назначают ацетоминофен (парацетамол). Ввиду многолетнего использования данного препарата были сделаны предположения об его относительной безопасности. Это верно, только в том случае, если не превышать рекомендованные врачом суточные дозы. Повышение температуры важный сигнал организма, который позволяет своевременно реагировать на развитие бактериального осложнения.
До третьего триместра некоторые врачи не исключают назначение препаратов из группы нестероидных противовоспалительных препаратов (НПВП), например ацетилсалициловой кислоты и ибупрофена. Однако, уже к третьему триместру прием нестероидных противовоспалительных препаратов лучше прекратить, так как они могут негативно повлиять на развитие плода и здоровье новорожденного. В этом периоде как правило запрещены любые обезболивающие препараты.
Для уменьшения кашля назначают отхаркивающие средства, разжижающие мокроту, Препараты, основным действующим веществом которых является бромгексин, кормящим и беременным женщинам противопоказаны
Растительные препараты назначаются с большой осторожностью, так как содержат алкалоиды, которые могут быть токсичны для плода и оказывать абортивное действие.
При боли в горле возможно применение антисептических (противомикробных) препаратов местного действия.
При заложенности носа большинство врачей не рекомендуют сосудосуживающие спреи, капли. Причем это требование особенно актуально в первом триместре и для тех женщин, которые не предохраняются во вторую половину менструального цикла и могут вскоре забеременеть
Допускается применение аптечных изотонических растворов на основе очищенной морской воды для промывания носа и разжижения слизи.
В симптоматическую терапию входит назначение обильного теплого питья. Это предотвращает высыхание слизистых оболочек носа и горла и способствует разжижению мокроты, потоотделению и снижению уровня интоксикации. Симптоматическая терапия направлена на уменьшение интоксикации и поддержку защитных сил организма.
Большинство специалистов рекомендуют в первом триместре обходиться местными формами лекарственных средств. Есть препараты, способные оказывать действие непосредственно в воротах инфекции (на слизистой оболочке в носу). Так, мазь и гель ВИФЕРОН могут использоваться у беременных, начиная с первой недели. Интерферон, входящий в состав этих препаратов, вещество белковой природы, он синтезируется естественным образом в организме в ответ на проникновение возбудителя.
Система оценки безопасности лекарств
Все лекарства, рекомендуемые Минздравом РФ, проходят необходимый цикл клинических и доклинических исследований, в соответствии с чем и определяется их эффективность и безопасность, в том числе, для беременных
Поэтому, перед тем как начать прием того или иного препарата, важно внимательно ознакомиться с инструкцией, где должно быть указано с какой недели беременности можно принимать это лекарство
Какие препараты можно применять беременным для лечения гриппа и ОРВИ?
Антивирусное лечение следует начинать как можно раньше в первые-вторые сутки от начала заболевания, основываясь на клинические проявления болезни. Некоторые противовирусные средства относятся к категории «С» поэтому их назначают только при письменном согласии пациентки.
При ОРЗ с целью профилактики или лечения с первого дня беременности можно наносить в носовые ходы мазь или гель ВИФЕРОН (действующее вещество – интерферон альфа 2b обладает противовирусной, иммуномодулирующей активностью). Указанные препараты оказывают только местное действие. Начиная с 14-й недели, в качестве противовирусного средства можно применять свечи ВИФЕРОН.
![]()
Схема применения препарата ВИФЕРОН Свечи для лечения гриппа и ОРВИ при беременности
Суппозитории ректальные 500 000 МЕ применяют по одному суппозиторию 2 раза в сутки через 12 часов ежедневно в течение 5 суток, начиная с 14-й недели беременности. По клиническим показаниям терапия может быть продолжена.
![]()
При ректальном использовании препарата печень и желудок не испытывают избыточной нагрузки, что позволяет избежать многих побочных эффектов. Мазь и гель не всасываются в кровь, действуют локально в месте нанесения.
Следует учитывать, что антибиотики не оказывают воздействия на вирусы, поэтому их применение в лечение вирусных заболеваний не обосновано. В случае бактериального осложнения, например тонзиллита, отита или пневмонии, может быть назначен антибиотик. Включение препарата ВИФЕРОН в комплексную терапию ОРВИ и гриппа у беременных женщин способствует уменьшению риска преждевременного прерывания беременности в 3,54 раза (1), а также способствует достоверному сокращению длительности симптомов интоксикации.
Справочно-информационный материал
Автор статьи
Врач общей практики
- Малиновская В.В., Баранов И.И., Выжлова Е.Н., Шувалов А.Н. «Лечение острых респираторных инфекций у беременных», Акушерство и гинекология, 2019
https://ru.wikipedia.org/
https://www.who.int/
https://www.rosminzdrav.ru/
https://www.rmj.ru/
Можно ли навредить ребенку бандажом?
Бандаж — это специальный медицинский инструмент, который используется для поддержания брюшной стенки во время беременности. Он облегчает болезненные симптомы и помогает предотвратить растяжение мышц. Однако, использование бандажа может привести к некоторым негативным последствиям для ребенка в утробе.
Риски навредить ребенку бандажом:
- Ограничение движения ребенка: некоторые бандажи могут быть слишком тесными и сильно ограничивать движение ребенка в утробе. Это может привести к ограничению роста и развития плода, а также привести к нарушению нормального положения ребенка перед родами.
- Недостаток кислорода и питания: использование бандажа может привести к ограничению кровотока и поставить плод в опасность недостатка кислорода и питания. Это может привести к замедлению роста, развития и угрожать жизни ребенка.
- Преждевременная работа: некоторые бандажи могут оказывать давление на шейку матки, что может привести к преждевременной работе и рождению ребенка до срока.
Когда использование бандажа целесообразно:
Использование бандажа может быть целесообразно в некоторых случаях:
- Если у женщины слишком большой фетоматеральный контакт и риск передачи инфекций.
- Если пациентке требуется поддержка после оперативных вмешательств.
Однако, каждый случай должен рассматриваться индивидуально и только после консультации с врачом.