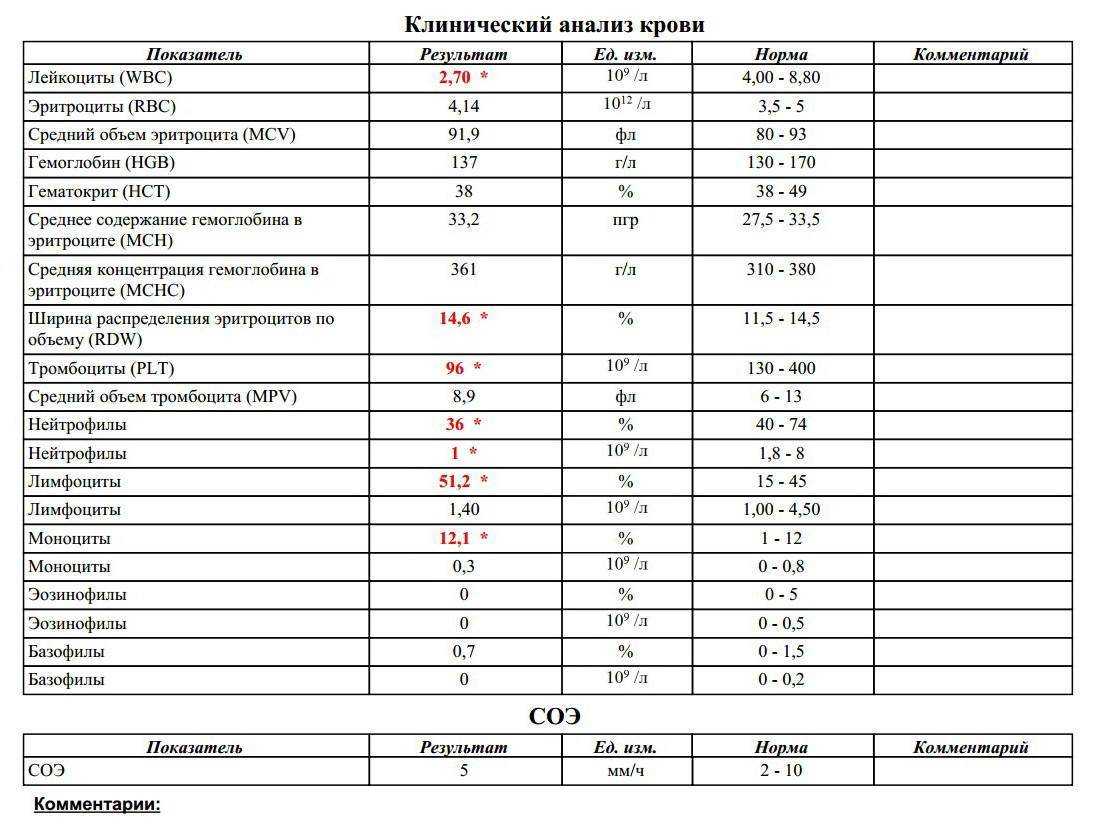
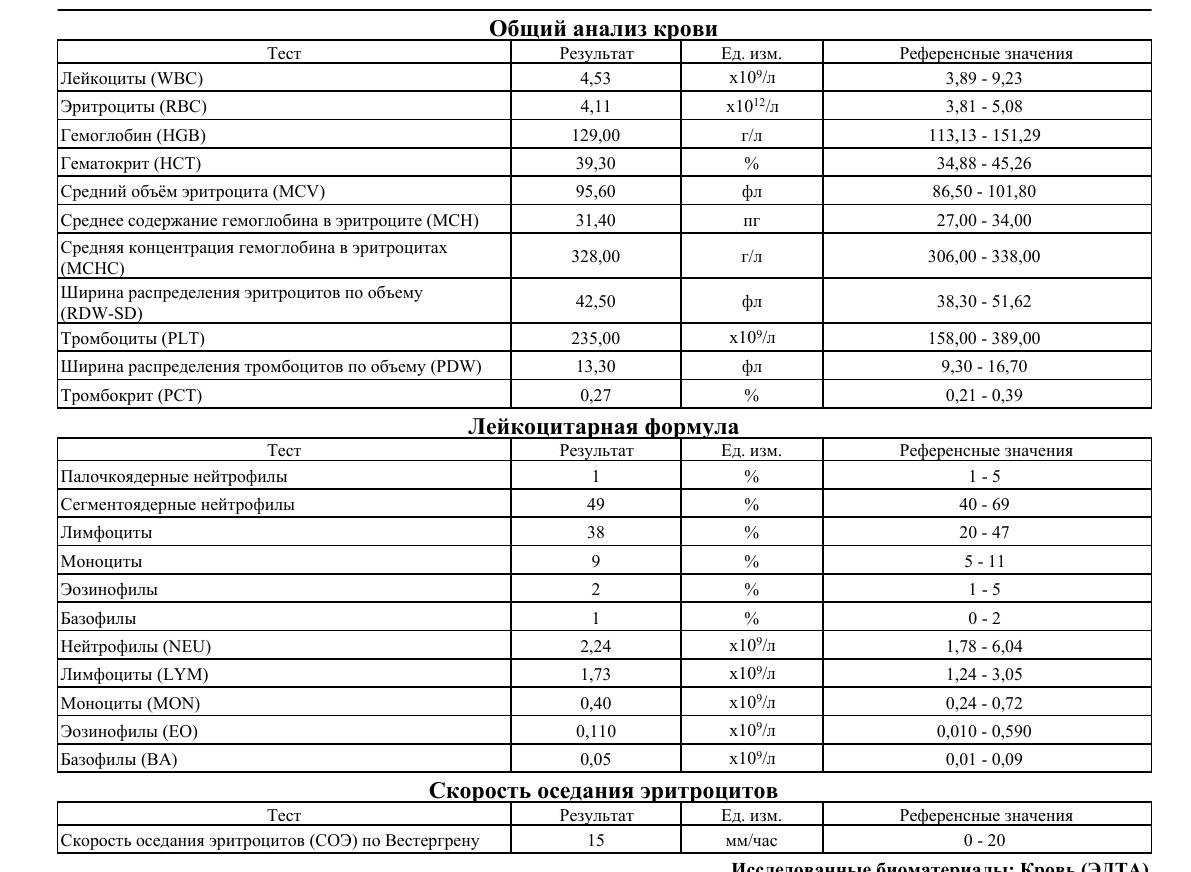
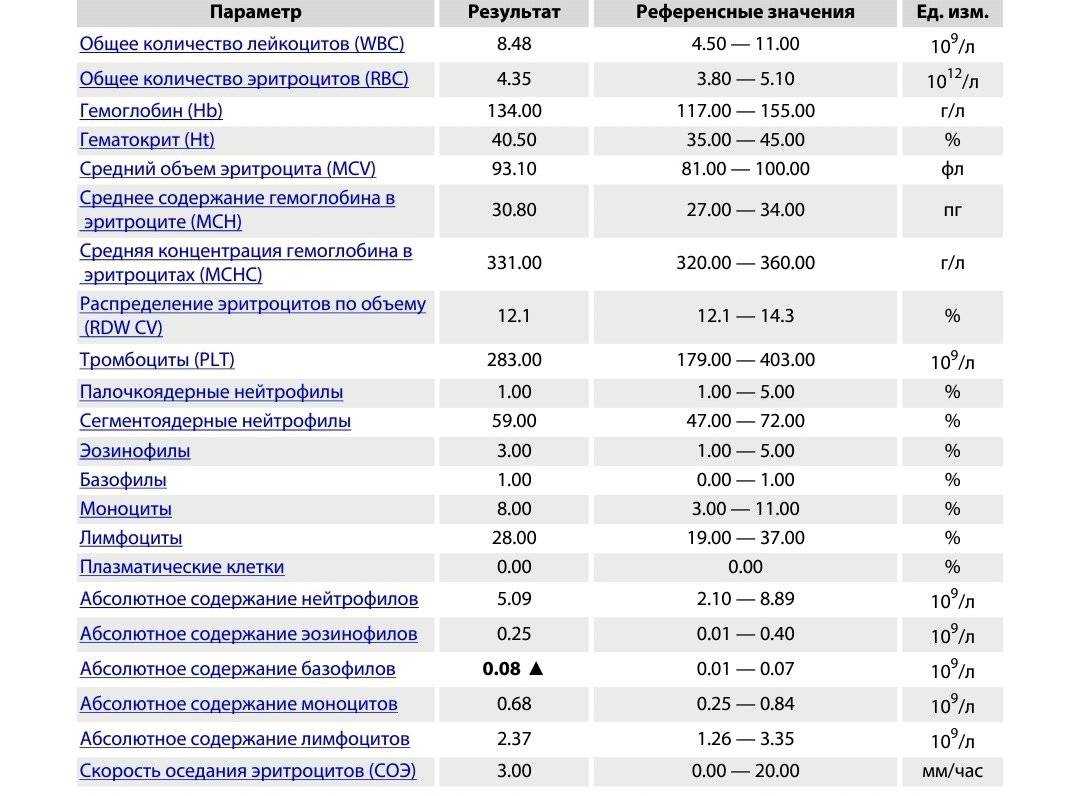
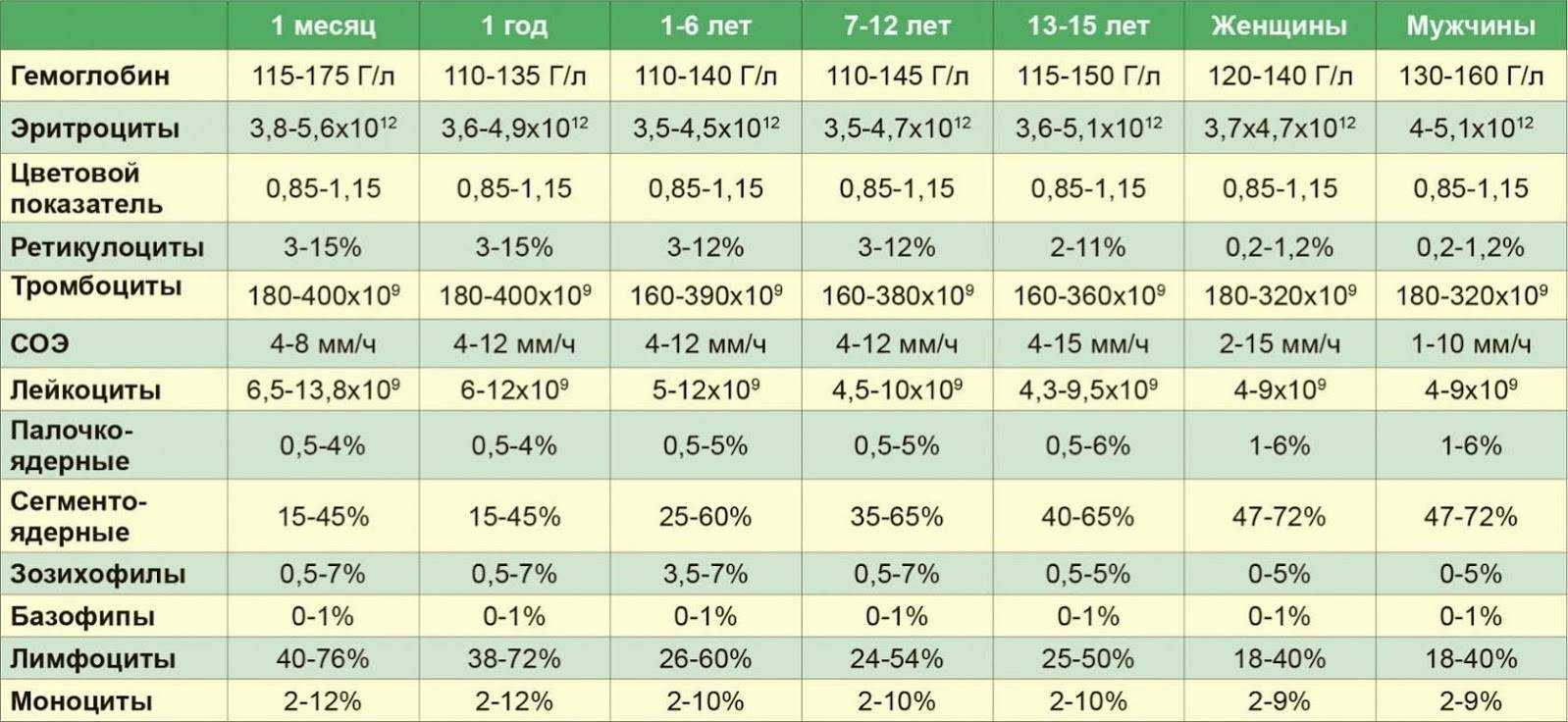
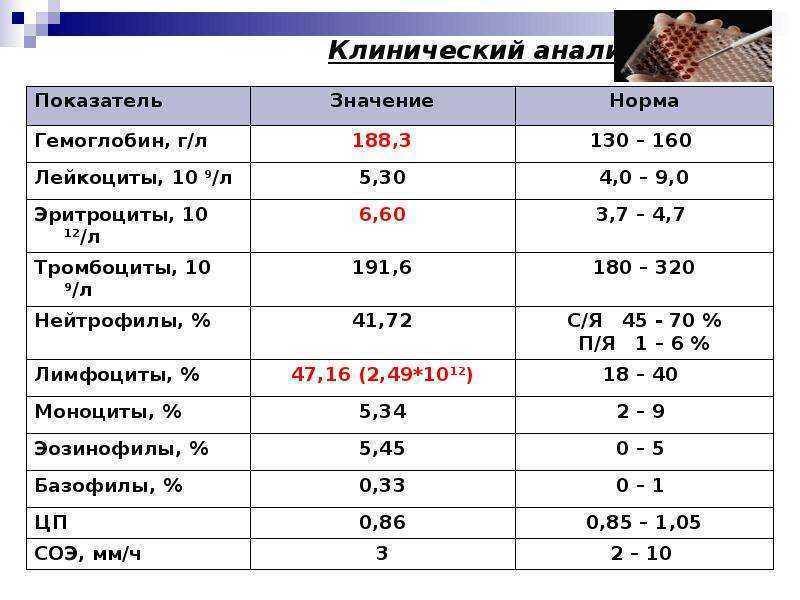
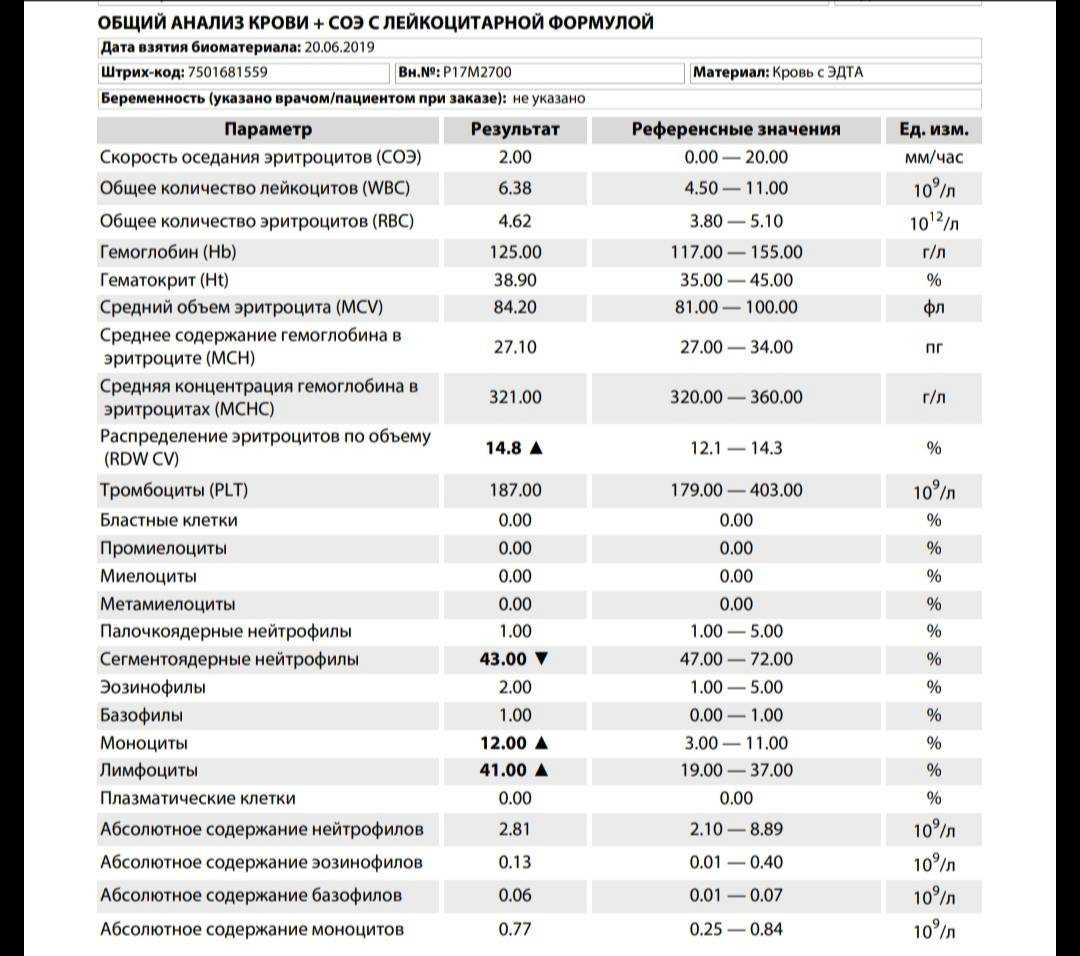
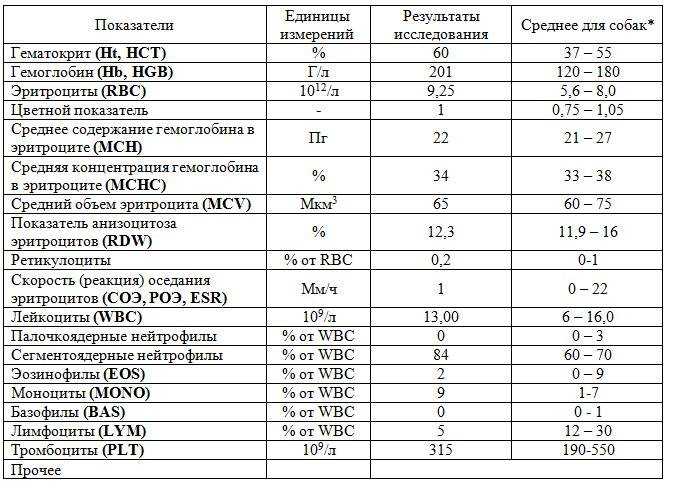
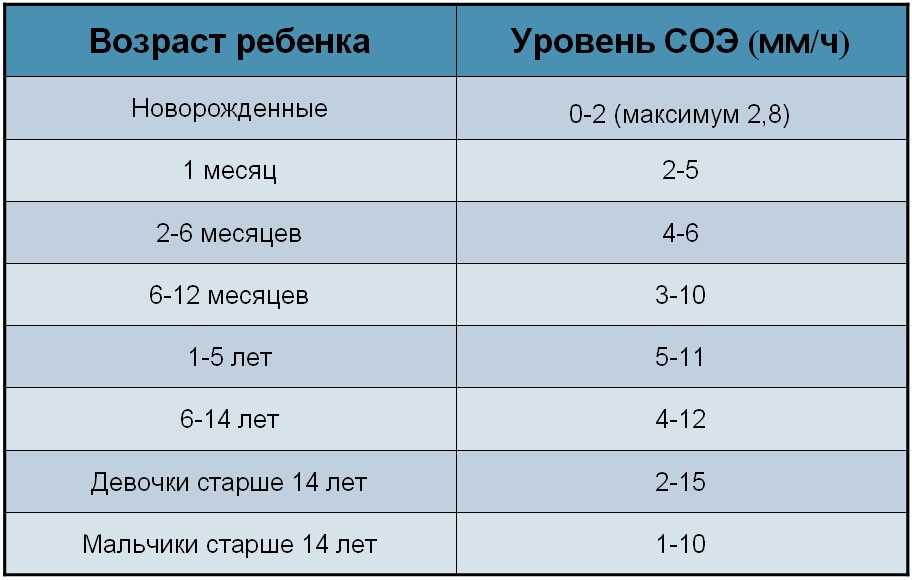
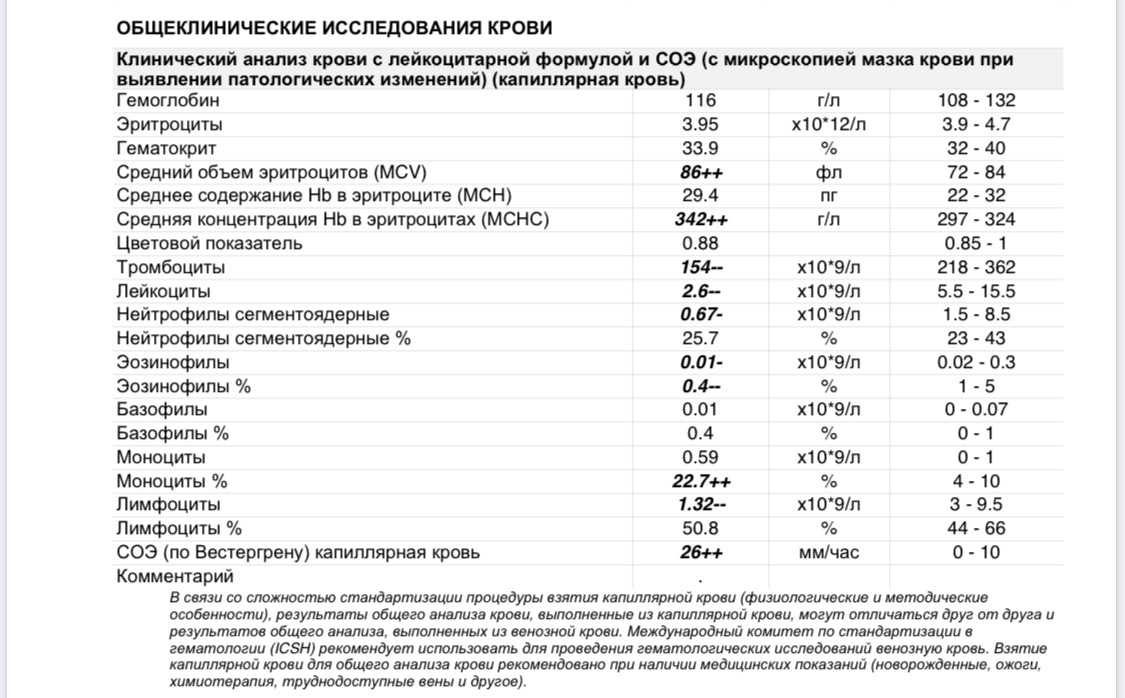
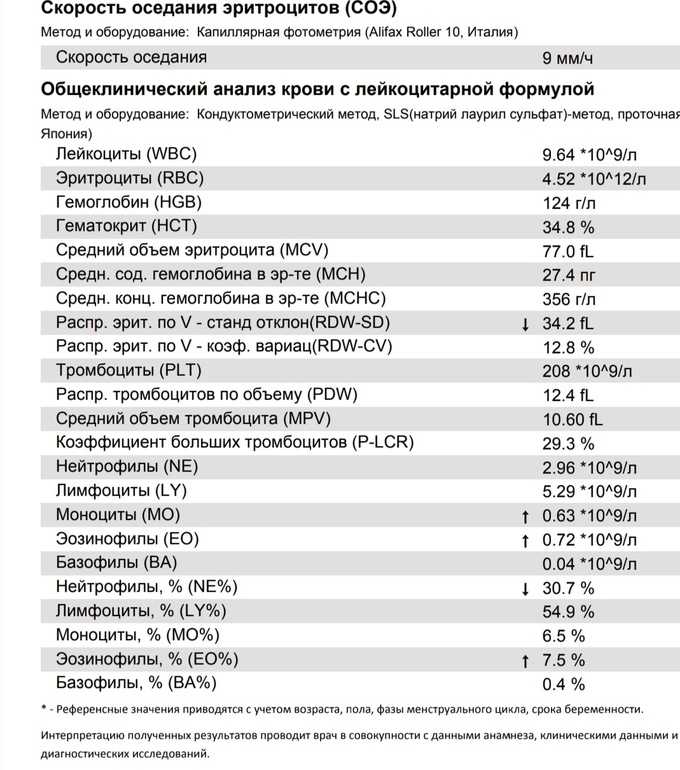
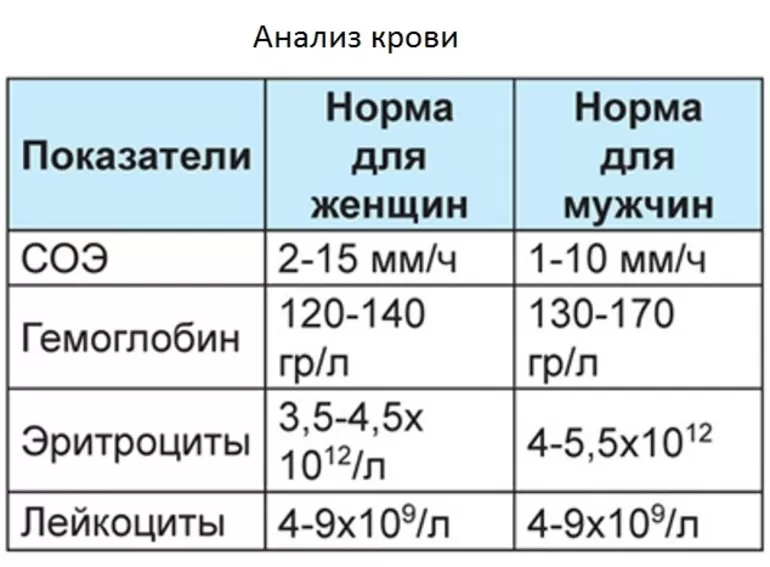
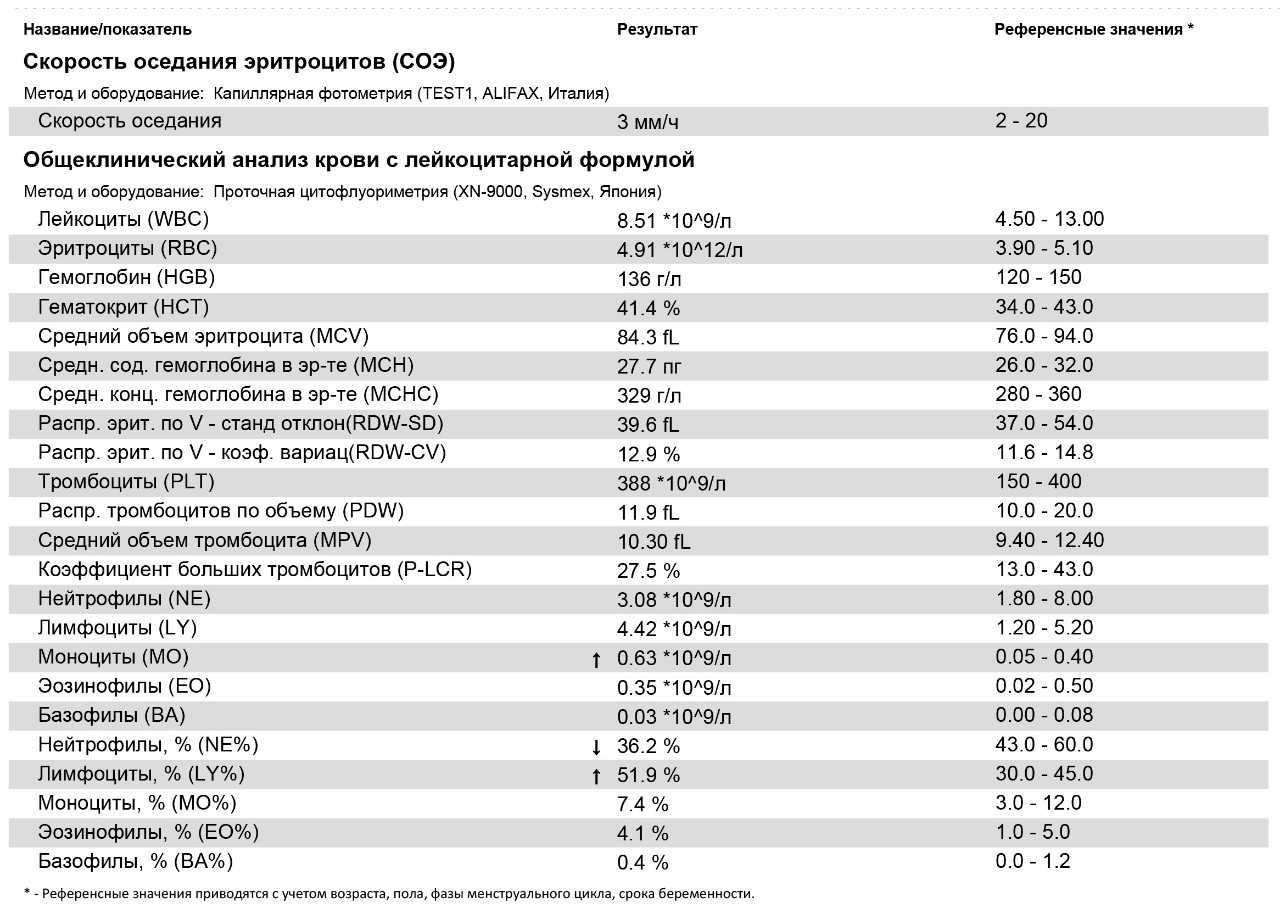
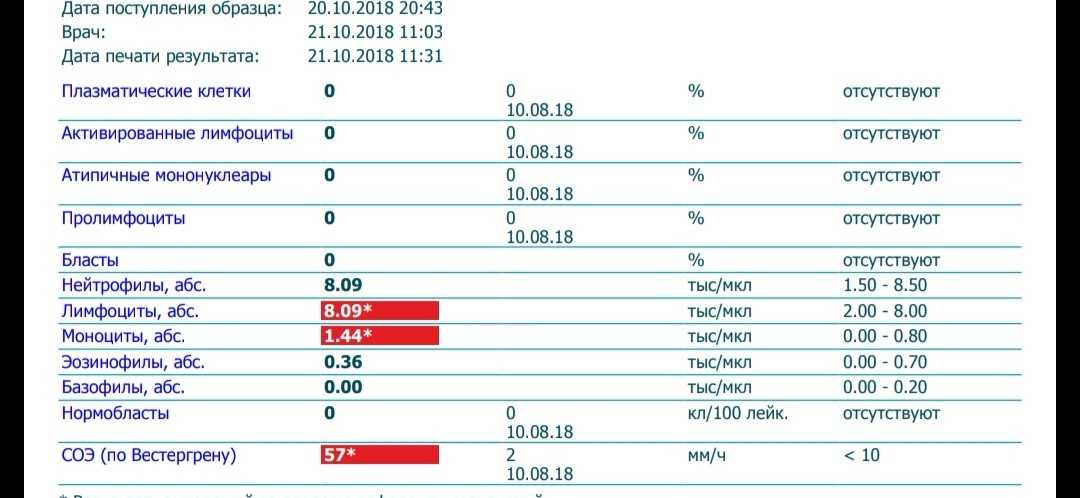
Что такое СОЭ?
Эритроциты – это красные кровяные тельца, которые отвечают за транспортировку оксидов (кислорода и углекислого газа) в организме человека. Форма, размеры, объем и скорость седиментации – важные показатели красных кровяных клеток. Эти элементы синтезируются в костном мозге и циркулируют в крови на протяжении 105-119 дней. Содержание специального пептидного соединения (гемоглобина) придает им красный окрас. Любые изменения могут указывать на патологические состояния плода или матери.
Анализ на СОЭ в крови – это часть общеклинического исследования крови, которое исследует скорость седиментации красных клеток. В редких случаях СОЭ называют РОЭ, что переводится как «реакция оседания эритроцитов». Этот анализ показывает скорость, с которой красные клетки оседают на дно пробирки (при методе по Вестергрену).
Увеличение или уменьшение скорости может указывать на протекание патологических процессов в организме. Стоит отметить, что изменения показателя СОЭ – это только признак, который указывает на патологию, но не самостоятельное расстройство. Для выявления точной причины отклонения параметров СОЭ придется пройти ряд дополнительных диагностических мероприятий.
![]()
Измеряются показатели скорости оседания эритроцитов с помощью специальной миллиметровой шкалы. В зависимости от того, сколько осядет красных клеток на дно пробирки в течение часа, зависит результат анализа. Сегодня выделяют два метода исследования СОЭ – методика по Вестергрену и Панченкову.
Наиболее распространенным принято считать СОЭ по Вестергрену, однако на территории РФ чаще используют метод Панченкова. В первом случае используется венозная кровь и пробирка, а во-втором – вогнутое стеклышко и капиллярная кровь. Замеряют показатели в обоих случаях по уровню плазмы – прозрачной жидкости, которая на 90% состоит из воды. Методика по Вестергрену считается более чувствительной к изменениям СОЭ, чем по Панченкову. Следовательно, она точнее и информативнее.
Исследование показателей скорости седиментации красных клеток проводится одновременно с другими анализами кровеносного русла.
Дополнительные исследования при обнаружении отклонений СОЭ при беременности
После сбора анамнеза для будущей мамы и выявления отклонений доктор назначает дополнительные лабораторные исследования.
В них входят:
- качественная и количественная диагностика состава лейкоцитов;
- общий анализ мочи;
- выявление уровня нейтрофилов;
- анализ крови на установление количества гормонов;
- бак посевы из ротовой и носовой полости, влагалища, ЖКТ;
- УЗИ.
Лечащий доктор может посоветовать девушке, посетить следующих специалистов:
- онколог;
- хирург;
- фелболог;
- иммунолог;
- гастроэнтеролог.
Без проведения дополнительной диагностики нельзя говорить, что проведённый тест СОЭ правдивый.
Суть исследования СОЭ
Первым, кто описал диагностическую ценность скорости оседания эритроцитов, был польский ученый профессор Эдмунд Фаустин Бернацкий (1866-1911). В ходе исследования определения объема эритроцитов Бернацкий отметил их самопроизвольное оседание. Также он заметил, что в крови, лишенной фибриногена, оседание эритроцитов происходит медленнее, чем в цельной крови с добавлением оксалата кальция.
Бернацкий провел лабораторные и клинические исследования по скорости выпадения красных кровяных телец и опубликовал статью, в которой заявил, что осаждение красных кровяных телец различается в зависимости от пола, возраста и состояния здоровья. Ускоренное оседание эритроцитов происходит в крови с низким количеством эритроцитов и сильно зависит от концентрации фибриногена в плазме крови. Повышение СОЭ коррелирует с высоким уровнем фибриногена, например, при заболеваниях с высокой температурой или при лихорадке. С другой стороны, в крови, лишенной фибриногена, оседание происходит медленнее.
В 1921 году шведские ученые Робин Фареус и Альф Вестергрен описали первый метод тестирования OB, поэтому в некоторых странах анализ называют тестом Фарреуса-Вестергрена или тестом Вестергрена.
Механизм оседания красных кровяных телец до конца не изучен. Но известно, что осаждение начинается после забора крови из-за ее охлаждения. Наибольшую поддержку получила теория Рухенстрота-Бауэра. Предполагается, что изменение белкового состава плазмы (увеличение концентрации агломерина, снижение концентрации альбумина) вызывает изменение электрического заряда плазмы по отношению к клеточной мембране эритроцитов. Это явление способствует образованию агломератов белков плазмы с эритроцитами, их скатыванию, что ускоряет падение эритроцитов на дно пробирки.
В механизме агломерации агломеринов и эритроцитов также участвует неспецифический белок плазмы — комплемент. К агломеринам относятся белки, синтез которых усиливается при реакциях острой фазы, опухолевых заболеваниях или в результате некротических изменений: фибриноген, гаптоглобин, церулоплазмин, α2- и γ-глобулины, мономеры фибрина, макроглобулины и другие.
Скорость снижения красных кровяных телец также зависит от тормозной системы (ингибитора). Проингибитор (вероятно, липопротеин фракции альфа-липопротеинов или комплекс альбумин-лизолецитин) при 37° C под действием липазы сыворотки активируется до активного ингибитора (включая лизолецитин). Система ингибирования блокирует внутрисосудистую агрегацию эритроцитов и замедляет их падение при 37° C.
Желчные кислоты ускоряют активацию проингибитора. С другой стороны, хинин, который относится к соединениям, инактивирующим липазу, ингибирует этот процесс. У пациентов при злокачественном новообразовании система ингибиторов менее активна, и поэтому нормализация СОЭ не наблюдается, когда тест проводится при 37° C. Этот факт ученые пытались использовать для дифференциации злокачественных опухолей от других причин повышения СОЭ.
Эритроциты в крови
Отклонения
Результаты общего анализа крови при беременности и спустя несколько дней после родов также могут быть нестабильны. Так СОЭ может немного быть выше нормативов. А вот снижение показателей является признаком патологического состояния. Например, плохого кровообращения или повышения уровня желчной кислоты.
Рассмотрим теперь возможные отклонения от норм и угрозы связанные с этим.
Тромбоциты
Клинический анализ крови может показать снижение уровня тромбоцитов. В этом случае у беременной может развиться тромбоцитопения. При этом состоянии высока вероятность кровотечения во время родов.
Причины:
Неполноценное питание;
Вирусы;
Инфекции;
Аллергия.
Повышенные показатели говорят об наличие склонности к тромбозам, или наличие воспаления. Причиной также может являться рвота. В результате организм теряет жидкость и кровь сгущается. В этом случае нужно восполнить потери – больше пить. Если речь идет об истинном тромбоцитозе, то причина — не малое количество плазмы, а истинное повышение их производства красным костным мозгом.
Эритроциты
Высокий уровень эритроцитов свидетельствует о хронической гипоксии, низкий – о кровотечении или анемии.
Причины повышения:
Потеря жидкости организмом;
Курение матери;
Ожирение;
Стрессы.
Пониженный уровень:
Анемия
При анемии нужно пить специальные витамины. Они помогут восполнить дефицит железа, фолиевой кислоты и витамина В12.
Ретикулоциты
Если анализ крови беременной показал увеличение количества ретикулоцитов, возможно у нее развита железо- и фолиеводефицитная анемия. Без соответствующего лечения данная ситуация может вызвать снижение эритроцитов и гемоглобина.
Причины увеличенной концентрации:
Последствия лечения анемии;
Восстановление после кровотечения.
Причины низкого уровня:
Заболевания крови;
Дисфункция почек.
Гемоглобин
Низкий гемоглобин может быть следствием развития анемии, а высокий являться причиной гипервитаминоза.
Причины снижения:
Увеличение объемов крови;
Нехватки железа в организме;
Отставание в развитие малыша;
Гипоксии плода.
Причины повышения:
Густая кровь из-за обезвоживания;
Запор;
Курение;
Стрессы;
Физические нагрузки;
Высокий уровень содержания витамина группы В;
Дефицит фолиевой кислоты;
Сахарный диабет.
Для профилактики следует принять следующие меры:
Принимать пренатальные витамины и минеральные комплексы;
Сбалансировать питание. В меню должны входить гречка, рыба, птица, говядина, зеленые яблоки, миндаль, фисташки и другие продукты богатые железом. Не стоит забывать и о молочных продуктах, в них содержится кальций.
Каковы норма и отклонения гемоглобина при беременности?
Будущая мама потребляет на 15–33% больше кислорода, чем обычная женщина. Низкий гемоглобин приводит к выраженной тканевой гипоксии, что вызывает метаболические расстройства. Анемия способствует развитию дистрофических процессов в маточно-плацентарном комплексе, что неизменно сказывается на состоянии плода.
Низкий гемоглобин увеличивает риск осложнений:
-
Течения беременности и родов:
угроза прерывания беременности;
преэклампсия;
эклампсия;
артериальная гипертензия;
отеки беременных;
преждевременная отслойка нормально расположенной плаценты;
слабость родовой деятельности;
преждевременные роды;
оперативные экстренные роды. -
Послеродового периода:
кровотечения;
гнойно-септические заболевания: эндометрит, мастит, тромбофлебит нижних конечностей;
снижение выработки грудного молока. -
Со стороны плода:
задержка развития;
внутриутробная гипоксия;
маловесный плод;
анемия у малыша.
На фоне железодефицитной анемии иммунная система матери пребывает в угнетенном состоянии, что повышает вероятность перинатальной инфекции как у матери, так и у плода.
По данным Patra S. и соавт., тяжелая анемия, диагностированная в третьем триместре, ассоциирована с чрезвычайно высоким уровнем материнской смертности (6,2%) и перинатальной гибели плода (60%).
Всегда ли необходимо лечение и как оно проходит
Далеко не всегда нейтрофилия лечится ― иногда в этом нет необходимости. При беременности женщине нельзя принимать большинство современных лекарств. Поэтому, если первопричина не угрожает женщине и ее ребенку, лечение откладывают до родов, а то и до периода прекращения грудного вскармливания.
Обычно лечат первопричину, а не симптом ― всю кровь из организма не выкачаешь, правильной ее заменить нельзя. Если нейтрофилы повысились из-за интоксикации, специалист назначает соответствующие меры. Организм каким-либо образом очищается, после чего необходимо пропить витаминный комплекс. Назначаются меры профилактики, описанные ниже.
Если причиной стало воспаление, назначается аккуратная схема лечения, направленная на иммуностимуляторы, и в некоторых случаях ― на антибиотики. Врач старается не навредить будущему ребенку и избавиться от заболевания беременной.
Когда источником нейтрофилии становится наследственное заболевание, никаких мер не предпринимается. В таком случае просто следят за состоянием женщины, чтобы не пропустить опасное проявление.
Результаты
На первом этапе работы мы провели сравнительный анализ изменений показателей общего анализа крови на момент поступления пациента в стационар и на момент выписки из стационара. Данные представлены в табл. 2. Был выявлен ряд изменений, характерных для течения заболевания от момента госпитализации до выписки.
Таблица 2
Динамика лабораторных показателей госпитализированных пациентов с COVID-19
Выявленные изменения, с одной стороны, характеризуют процессы, происходящие в организме пациента под действием SARS-CoV-2, с другой стороны, они могут отражать динамику течения заболевания. Вероятно, оценка данных показателей в качестве мониторинга тяжести заболевания и эффективности лечения может быть целесообразна.
На следующем этапе работы были проанализированы клинико-лабораторные показатели, связанные с тяжестью состояния пациентов при поступлении в стационар. Данные представлены в табл. 3. Проведённый анализ позволил выделить параметры, которые на момент госпитализации были связаны со всеми критериями оценки степени тяжести заболевания, перечисленными выше (число эритроцитов, ширина распределения эритроцитов, число лимфоцитов и соотношение уровней нейтрофилов и лимфоцитов). Выявленные факторы обладают большим значением в оценке статуса пациента при поступлении в стационар.
Таблица 3
Связь лабораторных показателей пациентов, включённых в исследование, с тяжестью COVID-19 при поступлении в стационар
Нам также было важно оценить связь показателей общего анализа крови с уровнем C-реактивного белка (СРБ), выбранного в качестве маркера воспаления. CРБ положительно коррелировал с числом лейкоцитов, уровнем гемоглобина, шириной распределения эритроцитов, числом нейтрофилов, соотношением нейтрофилов и лимфоцитов; отрицательно — с числом эритроцитов, уровнем гематокрита, числом лимфоцитов, числом моноцитов и эозинофилов
Таким образом, можно выделить параметры общего анализа крови, которые на момент госпитализации имели наибольшее значение в отношении прогноза заболевания: число эритроцитов, ширина распределения эритроцитов, число лимфоцитов, соотношение уровней нейтрофилов и лимфоцитов, скорость оседания эритроцитов (СОЭ).
На завершающем этапе работы была проанализирована связь между изменением изучаемых показателей за период госпитализации. Данные представлены в табл. 4. К сожалению, не удалось выявить ни одного фактора, изменявшегося в соответствии с динамикой параметров по модифицированной шкале NEWS-2. Несколько закономерностей были выявлены для шкалы ШОКСКОВИД и степени поражения легких, по данным КТ.
Таблица 4
Взаимосвязь динамики изучаемых показателей за время госпитализации
Важной представлялась оценка связи динамики показателей общего анализа крови с динамикой уровня C-реактивного белка, выбранного в качестве маркера воспаления. СРБ положительно коррелировал с динамикой соотношением нейтрофилов и лимфоцитов; отрицательно — с динамикой эритроцитов, гематокрита, среднего объема эритроцита, тромбоцитов, ширины распределения эритроцитов, лимфоцитов, моноцитов и базофилов
Таким образом, в работе показана роль показателей общего анализа крови в оценке тяжести и прогнозировании течения COVID-19:
- Более тяжелое клиническое состояние пациентов и большая выраженность поражения легких при поступлении были статистически значимо ассоциированы со снижением количества эритроцитов и гемоглобина, а также с большей шириной распределения эритроцитов (RDW-SD).
- Скорость оседания эритроцитов (СОЭ) была достоверно связана с клиническим состоянием пациентов, оцененных по ШОКС-КОВИД (r=0,61, р<0,001) и маркером воспаления СРБ (r=0,55, р<0,001).
- Уровень лейкоцитов при поступлении не был достоверно связан с тяжестью состояния пациентов в нашей выборке. Однако повышение абсолютного числа нейтрофилов (N), снижение абсолютного числа лимфоцитов (L) и, как следствие, увеличение индекса соотношения N/L были маркерами более тяжёлого течения заболевания. Именно индекс N/L имел максимальный коэффициент корреляции с наиболее часто используемым маркером системного воспаления СРБ (r=0,50, р<0,001).
- Снижение уровня СРБ к выписке было связано с достоверным снижением СОЭ (r=0,36, р<0,001), индекса соотношения уровней нейтрофилов и лимфоцитов (N/L) (r=0,39, р<0,001), увеличением ширины распределения эритроцитов (RDW-SD r=0,25, р<0,01; RDW-CV r=0,57, р<0,001).
Какие показатели входят?
В бланке результатов клинического анализа указывается не один показатель, а намного больше. Это элементы кровяного потока. Узнаем подробнее о показателях, входящих в анализ крови при беременности и их расшифровку:
Тромбоциты. Буквенное обозначение PLT. Целевое назначение – свертываемость крови;
Лейкоциты или WBS выполняют защитную функцию. Являются показателем состояния иммунитета человека. Они участвуют в процессах распознавания и устранения угроз бактериального характера. Их делят на подвиды: базофилы, нейтрофилы, лимфоциты, моноциты и эозинофилы. Уровень содержания подвидов лейкоцитов в крови также определяется при анализе. Повышенные показатели свидетельствуют о протекании воспалительного процесса;
Эритроциты (RBC) – это красные кровяные тельца, отвечающие за транспорт. Они доставляют к органам кислород и выводят углекислый газ, который в легких вновь «меняется» на кислород;
Ретикулоциты. Буквенное обозначение – RTC. Так называют молодые клетки эритроцитов. Они приходят на смену разрушенным эритроцитам. По мере созревания способны полностью выполнять функции красных кровяных телец;
Цветовой показатель дает возможность определить количество железосодержащего белка — гемоглобина в эритроците. По нему судят о насыщенности крови гемоглобином и эритроцитами;
Гемоглобин (HGB) – это еще один анализ, связанный с транспортом кислорода. По его уровню определяется количество железа в крови;
СОЭ — скорость оседания эритроцитов. Благодаря полученным данным, можно узнать количество белков в плазме и вовремя диагностировать развитие воспаления в организме;
Гематокрит – это соотношение количества эритроцитов к общему количеству крови. Таким образом, диагностируется степень густоты крови, или ее «разведения».
Показателей очень много и каждый из них отвечает за определенную функцию, выполняемую организмом женщины. Значит, подобный анализ крови во время беременности дает максимум информации о состоянии организма.
RDW повышен
Повышение значений RDW свидетельствует о наличии в организме таких отклонений как:
Изолированное повышение RDW:
- Дефицит железа, витамина В-12 и фолиевой кислоты;
- Макроцитарные анемии (В-12 дефицитные, фолиеводефицитные)
- Серповидноклеточная анемия
- Миелодиспластический синдром (высокий риск развития острого лейкоза)
- Костно-мозговая метаплазия
- Метастазы в костный мозг
- Хроническая печеночная недостаточность
Повышение RDW и MCV
- Железодефицитные анемии;
- Сидеробластные анемии;
- Аутоиммунная гемолитическая анемия;
- Химиотерапия;
Высокий RDW и низкий MCV:
- Дефицит железа
- Серповидно-клеточная бета-талассемия
- железодефицитная анемия ;
- мегалобластная анемия (недостаток витамина B12, фолиевой кислоты);
- Дисфункция печени;
- Недостаток витамина В12;
- Дефицит фолатов (водорастворимые витамины группы В).
Анемии, для которых не характерно увеличение RDW:
- Анемии при хронических заболеваниях, при почечной недостаточности;
- Анемия вследствие острой кровопотери;
- Гемолитическая анемия;
- Апластическая анемия
- Генетически обусловленные заболевания (талассемия, врожденный сфероцитоз, наличие гемоглобина E)
При расшифровке учитываются и другие показатели крови, которые помогут врачу конкретизировать проблему и поставить точный диагноз.
Общий и биохимический анализы крови
Гемоглобин является источником кислорода в организме. Именно при недостатке данного показателя крови развивается так называемая железодефицитная анемия. Нормы при беременности: 110 – 150 г/л.
Лейкоциты распознают чужеродные клетки в организме. Их повышение свидетельствует о наличии инфекционного воспалительного процесса в организме беременной женщины, что требует немедленного врачебного вмешательства. Норма: 4,0-11×109 /л, в некоторых случаях допускается превышение показателя до 15х109/л.
Эритроциты доставляют кислород по всему организму. В норме этот показатель колеблется в диапазоне от 4,0 до 11×109 /л.
Тромбоциты отвечают за свертываемость крови. Норма: 180-320х109/л. Низкий уровень тромбоцитов свидетельствует о низкой свертываемости крови, что может стать причиной кровотечений во время беременности.
Уровень СОЭ (скорость оседания эритроцитов) во время беременности увеличивается. В первом триместе этот показатель может составлять 15 мм/ч, во втором – 25 мм/ч, в третьем – 40 мм/ч.
Биохимический анализ крови позволяет оценить функционирование внутренних органов и вовремя обнаружить патологические изменении в работе почек, печени, сердца, легких и др. Чаще всего у женщин в положении рассматриваются следующие показатели: АЛТ (норма: до 32 Ед/л), АСТ (норма: до 30 Ед/л), общий белок (норма: 63/68 г/л), уровень глюкозы (норма: до 3.5-4,0 ммоль/л), щелочная фосфатаза (норма: до 240 Ед/л), билирубин (норма: 3.4 – 17,2 мкмоль/л), мочевина (норма: 2,5-6,3 ммоль/л) и др. По усмотрению врача список показателей может быть сокращен, или наоборот – расширен.
Подготовка к анализу на СОЭ
Тест прост в исполнении. Чтобы оценить скорость выпадения эритроцитов, достаточно небольшого количества крови, Однако, к анализу необходимо правильно подготовиться:
Прежде всего, за 2-3 дня до запланированного обследования следует воздержаться от употребления алкоголя. Также нужно ограничить кофе и чай
За 12 часов до обследования от этих напитков нужно отказаться полностью.
Важно постараться максимально снизить стресс.
Тест проводится натощак — между последним приемом пищи и тестом должен быть 12-часовой перерыв.
Перед анализом необходимо ограничить физические усилия, а если, например, до лаборатории нужно подняться по лестнице, следует сесть и подождать 10-15 минут.
Анемия
Материалы и методы
В исследование включены 165 пациентов (92 мужчины — 55,8%, и 73 женщины — 44,2%), проходивших лечение на базе МНОЦ МГУ в период с апреля по июнь 2020 г. с диагнозом COVID-19. Диагноз COVID-19 подтверждали путем забора мазка из ротоглотки с последующим ПЦРанализом на SARS-CoV-2. Возраст пациентов — от 24 до 96 лет, в среднем составил 59,9 лет (ИР = 46,9 – 66,9 лет).
Исследование уровня биохимических показателей крови выполняли на автоматическом биохимическом анализаторе AU480 Beckman Coulter, Германия. Общий анализ крови выполняли на гематологическом анализаторе XN 2000 Sysmex Corporation, Япония. Исследование показателей гемостаза проводили на автоматическом анализаторе гемостаза STA-Compact Diagnostica Stago SAS, Франция.
КТ легких и органов грудной клетки выполнялась на 32-рядном компьютерном томографе Somatom Scope производства компании Siemens (ФРГ). Исследования проводились с толщиной среза 1 мм.
При первом исследовании использовался стандартный протокол КТ с напряжением тока на трубке 120 кВ и автоматическим модулированием силы тока на трубке в диапазоне 200–400 мА, при повторных КТ применяли протокол низкодозной КТ с уменьшенными параметрами напряжения тока на трубке (100 или 110 кВ) и автоматической модуляцией тока на трубке в диапазоне 40–120 мА. При стандартном протоколе средняя лучевая нагрузка составляла 3,9±0,4 мЗв, при низкодозном — 0,9±0,2 мЗв. Исследования КТ выполнялись при поступлении и выписке пациента, в период госпитализации их повторяли по мере клинической необходимости, но не реже, чем один раз в 5 дней.
Все полученные изображения в формате DICOM хранились в радиологической информационной сети (PACS/RIS) МНОЦ МГУ. Для обработки и анализа КТ использовались рабочие станции Syngo.via (Siemens). При обработке и описании данных КТ использовалась полуколичественная шкала оценки объёма зон инфильтрации и консолидации лёгких, рекомендованная Временными методическими рекомендациями по профилактике, диагностике и лечению новой коронавирусной инфекции COVID-19 МЗ РФ 6–9-й версий (КТ1–КТ4), а также программы количественного анализа инфильтративных изменений лёгких при КОВИ-пневмониях «Мультивокс» (разработчик — компания «Гаммамед», Москва) и «Botkin.AI (разработчик – компания «Интелоджик», Москва).
Для объективизации тяжести клинического состояния и адекватной оценки эффектов проводимой терапии мы использовали две шкалы. Во-первых, оригинальную шкалу оценки клинического состояния больных с коронавирусной инфекцией (ШОКС-КОВИД), опубликованную ранее . Эта шкала включает клиническую оценку тяжести заболевания, степень воспаления, риск тромбозов (D-димер) и тяжесть поражения лёгких, по данным КТ (табл. 1).
Таблица 1
Шкала Оценки Клинического Состояния больных с КОВИД-19 (ШОКС-КОВИД) (модификация Мареева В.Ю., 2020)
Во-вторых, шкалу тяжести дистресс-синдрома NEWS-2 (Reproduced from: Royal College of Physicians. National Early Warning Score (NEWS) 2: Standardizing the assessment of cute-illness severity in the NHS. Updated report of a working party. London: RCP, 2017), модернизированную для пациентов с COVID-19 (рис. 1) .
Рисунок 1. Шкала тяжести дистресс синдрома NEWS-2 (Reproduced from: Royal College of Physicians. National Early Warning Score (NEWS) 2: Standardizing the assessment of cute-illness severity in the NHS. Updated report of a working party. London: RCP, 2017), модернизированная для пациентов с COVID-19.
В качестве дополнительной меры оценки тяжести течения заболевания также определяли срок госпитализации.
Статистический анализ проведен с использованием пакета статистических программ GraphPad Prism (GraphPad Software, США). Для определения нормальности распределения использовали обобщённый тест Д’Агостино Пирсона. Поскольку распределение изучаемых показателей было признанным отличным от нормального, данные представляли как медиану (50%) и интерквартильный размах (25%; 75%). Для сравнения двух несвязанных совокупностей применяли тест Манна-Уитни, а для сравнения данных в двух связанных совокупностях — тест Вилкоксона. При проведении корреляционного анализа использовали тест Спирмана. Различия считали статистически значимыми при значении p менее 0,05.
Анализы во II триместре
В купе с обязательными ежемесячными посещениями гинеколога сдаются следующие анализы:
- Повторный УЗИ – скрининг + 3 тройной тест (определение β – ХГЧ, АФП и свободной фракции эстриола);
- Общий анализ крови;
- Общий анализ мочи при каждой явке;
- Анализ крови на токсоплазмоз;
- Анализ крови на глюкозу;
Кроме вышеперечисленных анализов врач назначит гинекологическое обследование, которое составит представление о размерах матки и определит наличие новообразований. При хронических заболеванях назначаются дополнительные исследования. Также, начиная со второго триместра, врач в обязательном порядке будет прослушивать сердцебиение плода, используя для этого специальный прибор – акушерский стетоскоп.
Пониженное СОЭ
В случае, когда понижено СОЭ при беременности, то оно проявляется немного меньше. Причины и последствия понижения СОЭ скорее всего вызваны тем, что беременная женщина принимает какие-то препараты, или у нее функционирует эндокринная система.
Тогда доктор назначает определенные обследования, по результатам которых узнает о причинах:
- В организме не хватает витаминов.
- Голодание.
- Неврозы.
- Полицитемия крови.
- В крови увеличенная вязкость.
Если уровень понижен гораздо ниже нормы, значит, врачу надо обратить на это особенное внимание, чтобы устранить проблему. Иначе это может сказаться на ребенке
Если же проблему игнорировать, тогда развитие малыша может быть нарушено. Поэтому женщина должна выполнить все, что порекомендовал ей врач.
Диагностирование нейтрофилии
В первую очередь проводится анализ крови АБС, показывающий количество клеток на один литр крови. Полученные результаты сравниваются с нормальными, на основании чего делается определенный вывод. Опасными считаются состояния, когда эта цифра значительно превышает порог и достигает 20 на 10 в девятой степени на литр.
Иногда проводится относительный анализ. За количественным следует качественный: врачи проверяют, как много в организме недозревших клеток. Их появление свидетельствует о наличии тяжелой и опасной болезни.
После этого назначается несколько дополнительных анализов, призванных определить, почему показатель увеличился и что с этим необходимо делать. Врачи проверяют, не проходят ли токсические процессы в организме. Для этого назначают анализ мочи, иногда ― обследование венозной крови.
Результаты перинатального скрининга
Несмотря на то что перинатальный генетический скрининг рекомендуется пройти всем беременным женщинам, есть ряд семей, для которых тщательная диагностика и консультация генетика при беременности обязательны:
- Супруги имеют родственников с тяжелыми генетическими заболеваниями.
- При близкородственном браке.
- При поздней беременности ( мать старше 35, а отец — 40 лет);
- Если у пары уже были случаи рождения детей с нарушенной генетикой.
- При наличии у матери тяжелых соматических заболеваний (патологий сердца или почек, сахарного диабета);
- При тяжелой беременности;
- При подозрении на наличие генетических патологий, выявленных в ходе УЗИ.
Оценка результатов
Данные ультразвуковой диагностики и биохимии крови оцениваются в совокупности, при помощи специальных программ, что дает возможность установить индивидуальный риск женщины. В группу риска входят будущие мамы, чьи результаты составляют 1:300 – риск рождения малыша с хромосомной аномалией. Однако следует понимать, что этот результат — еще не диагноз. Для установления более точных результатов, беременная женщина направляется на дополнительные исследования в виде инвазивной диагностики. А теперь рассмотрим подробнее важнейшую часть перинатального скрининга при беременности — УЗИ.
I I этап перинатального скрининга (16-18 недель)
На этом этапе вполне возможно проведение 3D или 4D УЗИ, которые дают возможность оценить все внешние аспекты малыша, а также в случае четырехмерной эхографии определить подвижность плода и его пол.
Биохимический компонент второго этапа представляет собой «тройной» тест, который предполагает выявление и измерение следующих белковых компонентов в крови будущей мамы:
- Свободные β субъединицы ХГЧ.
- Альфафетопротеин.
- Свободный эстрадиол.
АПФ (Альфа-фетопротеин) – специфический белок, который продуцируется непосредственно плодом и проникает в кровь матери через плаценту. Его повышенное содержание может говорить о дефектах нервной трубки плода и пороках других жизненно важных органов. Понижение АПФ может фиксироваться при хромосомных заболеваниях, таких как синдром Дауна.
Свободный эстрадиол – женский стероидный гормон, который в период беременности должен продуцироваться плацентой. Снижение уровня эстрадиола в крови женщины может свидетельствовать о нарушении развития плода.
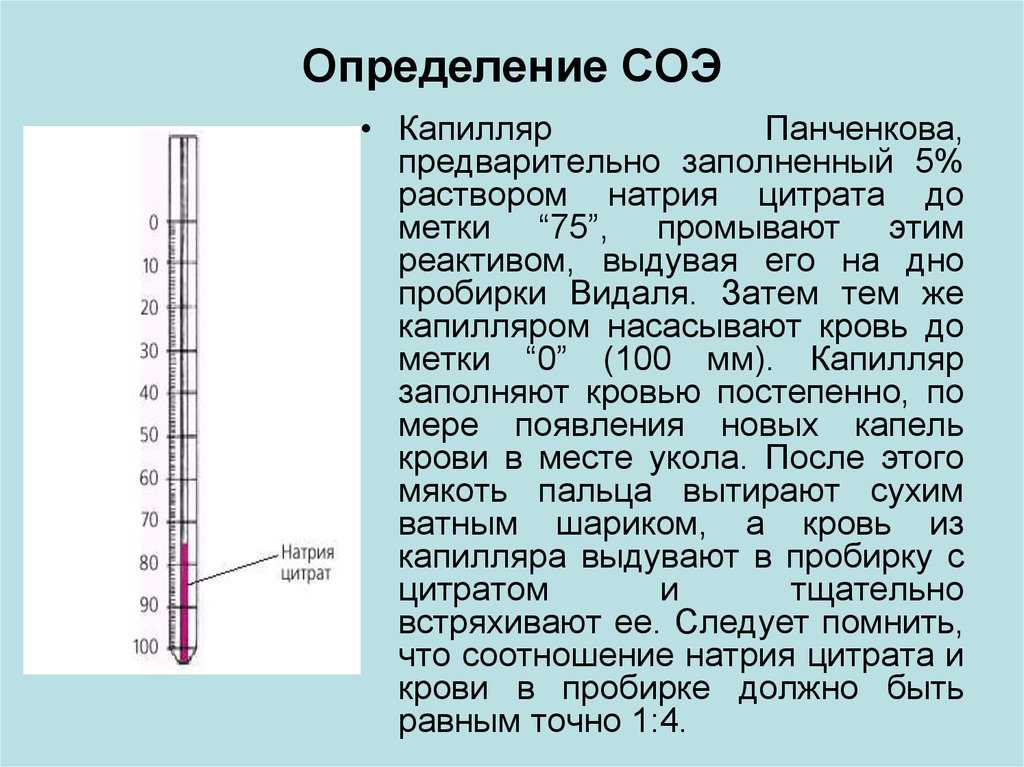
Каким образом проводится анализ на СОЭ?
Кровь берут шприцом с иглой из вены или пальца беременной. Женщина должна сдать анализ на голодный желудок, а именно — последний прием пищи у женщины должен быть минимум за 10 часов до момента сдачи крови. Кровь, взятую у беременной, помещают в пробирку и соединяют с антикоагулянтами. Пробирку не трогают в течении 60 минут. На кровь начинает действовать сила тяжести, и под ней кровяные тельца опускаются на дно. Затем сотрудник лаборатории делит кровь на 2 части:
• плазма крови, которая находится сверху;
• эритроциты, находящиеся на дне пробирки.
Далее лаборант измеряет, какова высота плазменного слоя, и исходя из этого, уже рассчитывают, с какой скоростью оседают эритроциты через 60 минут.
![]()
Главной влияющей на анализ СОЭ единицей является плазма крови, точнее ее белковая составная часть. Во время беременности белковая составляющая претерпевает изменения и, соответственно, увеличивается. Также на показатель СОЭ влияет эмоциональное и физическое состояние беременной женщины, поэтому перед сдачей анализа медики рекомендуют соблюдать эмоциональный и физический покой. Также не следует проходить какие-либо физиопроцедуры перед анализом.
Что делать при несоответствии СОЭ норме?
Если результаты анализа показали несущественное отклонение СОЭ от нормы женщине не следует переживать по этому поводу. Такое несоответствие во время гестации не обязательно является признаком заболевания. Для выявления причины отклонения врач должен назначить дополнительные исследования.
Существенное повышение значения СОЭ в большинстве случаев наблюдается при серьезных заболеваниях. Для более точного установления диагноза врач должен изучить сопутствующую симптоматику матери. Воспалительный процесс в большинстве случаев сопровождается высокой температурой тела, общей слабостью, отеками кожных покровов, покраснением слизистых оболочек.
https://youtube.com/watch?v=C05WJLq5v6U